
Co je antibiotická rezistence?
Antibiotická rezistence je schopnost bakterií přežít nebo se množit v přítomnosti antibiotik. Tuto schopnost má mnoho bakterií v přírodě. Většina antibiotik, která jsou dnes komerčně dostupná, jsou deriváty přírodních sloučenin produkovaných bakteriemi a/nebo houbami.
Více onformací
V přírodě mohou mikroorganismy používat antibiotika jako obranný mechanismus tím, že inhibují růst konkurentů, ale antibiotika mohou mít i jiné role.
Před zavedením antibiotik ve 40. letech 20. století se antibiotika vyskytovala pouze v přírodě. Po tomto období přispělo rostoucí použití v humánní medicíně pro terapii bakteriálních infekcí a ve veterinární pro podporu růstu nebo profylaxi infekcí k širokému výskytu antibiotik a s nimi i bakterií rezistentních na antibiotika. Rostoucí používání antibiotik a dalších látek s antimikrobiální aktivitou skutečně přimělo bakterie odolné vůči antibiotikům dostat se do nových míst, vod, půdy, volně žijících živočichů...
Jak se mohou bakterie stát odolnými vůči antibiotikům?
Antibiotická rezistence může být vlastní nebo získaná. Vnitřní rezistence je charakteristická pro bakteriální druh nebo rod, je přítomna u většiny nebo všech členů této skupiny a pravděpodobně byla zděděna od jejich evolučních předků.
Více onformací
Je tedy součástí genomu většiny členů skupiny, bude upřednostňována selektivním tlakem antibiotik a je vždy přenášena vertikálně, tj. z rodičovských buněk na potomstvo. Vnitřní antibiotická rezistence může být spojena se strukturálními nebo funkčními charakteristikami druhu, například v důsledku absence peptidoglykanové buněčné stěny nebo existence vnější membrány, typické pro gramnegativní bakterie.

Andersson and Hughes, 2010
Typ antibiotické rezistence, který je považován za hlavní rozšiřující se hrozbu, je však získaný. To znamená, že jde o vlastnost, která se vyvíjí v bakteriální buňce, která byla kdysi citlivá na dané antibiotikum. Tento proces může nastat v důsledku bodových (nebo genových) mutací nebo častěji prostřednictvím horizontálního přenosu genů (HGT). HGT je hlavní hnací silou bakteriální evoluce a spočívá v přenosu genetického materiálu od dárce do buňky příjemce, obecně vyžaduje, aby oba sdíleli stejný prostor, ale ne nutně stejný druh. HGT se může vyskytovat transformací, spočívající v příjmu holé DNA (na plasmidech nebo jako lineární DNA), například uvolněné mrtvými buňkami; transdukce, zprostředkovaná bakteriofágy (virem bakterií); nebo konjugace, zahrnující kontakt buňka-buňka přes pilus. Obecně jsou procesy HGT potencovány genetickými elementy, které usnadňují mobilizaci a integraci exogenní DNA, buď mezi buňkami nebo mezi chromozomální DNA, a extrachromozomálními genetickými elementy a naopak. Příklady těchto genetických prvků jsou plazmidy, transpozony a integrony, do kterých je vložena řada známých genů rezistence na antibiotika.
Mechanismy antibiotické rezistence
Mechanismy antibiotické rezistence zahrnují i) modifikace antibiotik, ii) prevenci účinku antibiotik (snížením penetrace nebo aktivním vytlačováním antimikrobiální sloučeniny) a iii) změny a/nebo obcházení cílových míst.
Více onformací
Více podrobností o těchto mechanismech je k dispozici v několika publikacích, jako např.:
- Munita&Arias, 2016; https://onlinelibrary.wiley.com/doi/abs/10.1128/9781555819286.ch17.
- Yelin&Kishony, 2018;https://www.cell.com/cell/pdf/S0092-8674(18)30162-4.pdf
Jak se šíří rezistence na antibiotika?
Lidské aktivity vedou k neustálému vypouštění bakterií a genů odolných vůči antibiotikům do životního prostředí, které se hromadí a šíří do různých složek životního prostředí. Ačkoli přirozený antibiotický rezistom (soubor genů antibiotické rezistence přirozeně se vyskytující v životním prostředí) byl původem genů antibiotické rezistence, které jsou v současné době na klinické úrovni hlavním problémem, je to kontaminantový rezistom (sbírka genů antibiotické rezistence vyplývající z lidské činnosti), která představuje hlavní riziko přenosu na člověka.
Více informací
Velké množství kontaminujících bakterií odolných vůči antibiotikům, které jsou neustále vypouštěny do životního prostředí, a skutečnost, že kontaminantový rezistom obsahuje bakterie a geny, které se vyvinuly společně se zvířaty a lidmi, a tudíž s vyšší pravděpodobností kolonizace lidí a zvířat, jsou hlavními důvody, abychom se na tento kontaminantový rezistom zaměřili. Avšak pouze některé bakterie tvořící kontaminantový rezistom mohou mít schopnost kolonizovat lidi (vektory), což je klíčové pro hodnocení rizik přenosu antibiotické rezistence z prostředí na člověka. Jiné bakterie rezistomu, které z nějakého důvodu nemohou kolonizovat člověka (přenašeče), mají také roli v šíření genů antibiotické rezistence v prostředí a mohou přispívat k obohacení vektorů genů rezistence vůči antibiotikům.
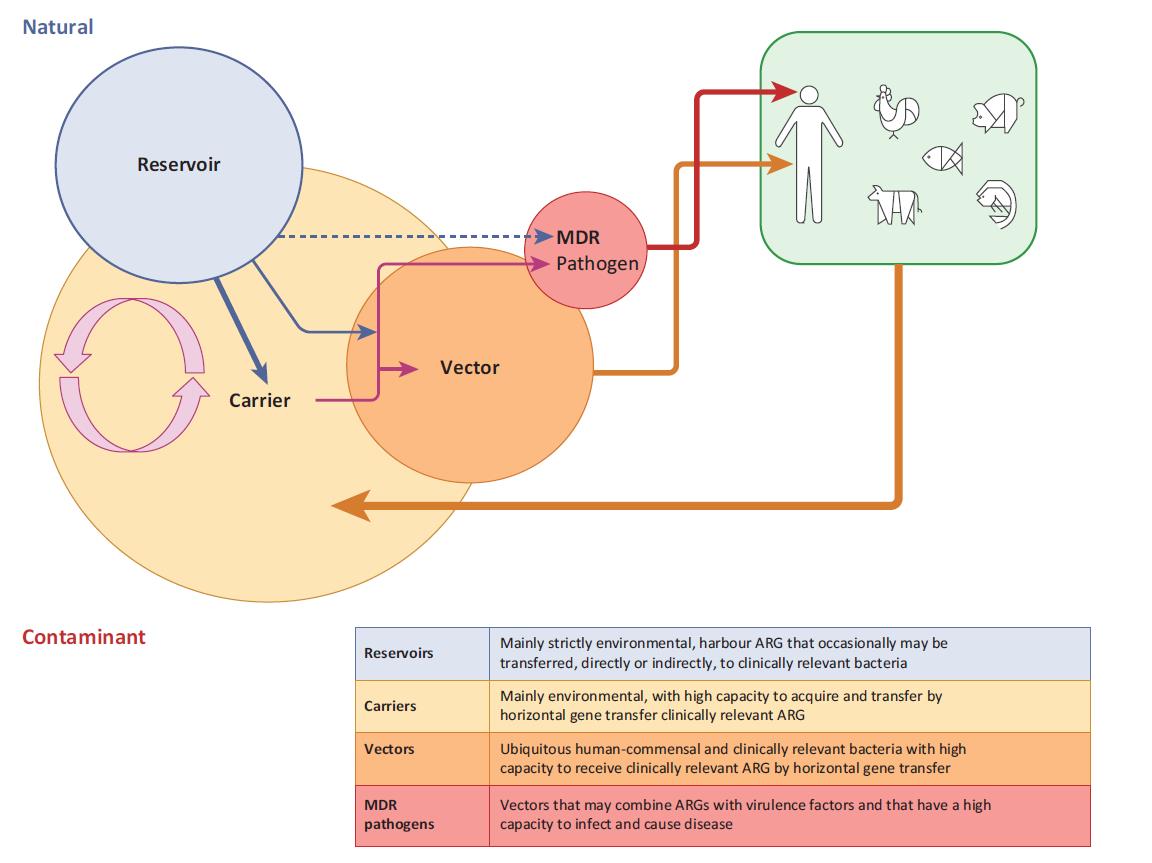 Manaia 2017
Manaia 2017
References:
- Blair, J. M., Webber, M. A., Baylay, A. J., Ogbolu, D. O., & Piddock, L. J. (2015). Molecular mechanisms of antibiotic resistance. Nature reviews microbiology, 13(1), 42-51.
- D’Costa, V. M., King, C. E., Kalan, L., Morar, M., Sung, W. W., Schwarz, C., ... & Wright, G. D. (2011). Antibiotic resistance is ancient. Nature, 477(7365), 457-461.
- Andersson, D. I., & Hughes, D. (2010). Antibiotic resistance and its cost: is it possible to reverse resistance?. Nature Reviews Microbiology, 8(4), 260-271.
- Munita, J. M., & Arias, C. A. (2016). Mechanisms of antibiotic resistance. Virulence mechanisms of bacterial pathogens, 481-511.
- Yelin, I., & Kishony, R. (2018). Antibiotic resistance. Cell, 172(5), 1136-1136.
- Manaia, C. M. (2017). Assessing the risk of antibiotic resistance transmission from the environment to humans: non-direct proportionality between abundance and risk. Trends in microbiology, 25(3), 173-181.


 Yalin and Kishony 2018
Yalin and Kishony 2018
